Признаки ожирения печени
Ожирение печени, жировой гепатоз, жировая дистрофия печени — названия одного и того же патологического состояния, которое характеризуется избыточным накоплением жира в печеночных клетках (гепатоцитах) с последующим нарушением их функционирования.
Симптомы этого состояния бывает непросто распознать, потому что симптомы жирового гепатоза неспецифичны и могут наблюдаться и при других патологических состояниях1,2.
Жировая дистрофия печени может быть связана с алкогольным или неалкогольным повреждением печени, а также с другими причинами.
Стадии гепатоза: к чему может привести заболевание
В развитии неалкогольной жировой болезни печени (сокр. – НАЖБП) выделяют несколько стадий. Важно определить точный диагноз на самой ранней из них, и вот почему.
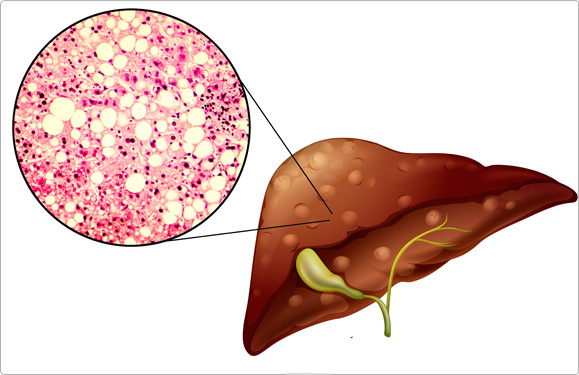
Первая стадия называется стеатозом ― именно в этот момент в гепатоцитах происходит избыточное отложение вредного жира. По данным научной литературы, стеатоз является обратимым состоянием3. Поэтому так важно раннее диагностирование НАЖБП.
По данным широкомасштабного эпидемиологического исследования 2014 года (DIREG 2), в России неалкогольной жировой болезнью печени (НАЖБП) страдает 37% взрослого населения4.
30 — 40%
пациентов с циррозом в связи с НАСГ необходима трансплантация печени.
Однако при решении вопроса о трансплантации у этих пациентов часто возникают трудности в связи с сопутствующими сердечно-сосудистыми заболеваниями, ухудшающими прогноз5.
Признаки ожирения печени: на что стоит обратить внимание
Для более точного определения диагноза может потребоваться не только обратиться к врачу, но и пройти целый ряд исследований.
Симптомы
Как уже упомянули выше, симптомы НАЖБП неспецифичны. К ним могут быть отнесены1,2:
- тупая боль;
- дискомфорт или тяжесть в правом подреберье;
- повышенная утомляемость;
- сниженная работоспособность;
- тошнота;
- нарушение стула.
Прием у врача начинается с осмотра. Пальпируя живот, при НАЖБП специалист может обнаружить, что печень умеренно увеличена, а ее нижний край закруглен. Когда в органе разрастается соединительная ткань, возникают новые изменения. При выраженном фиброзе орган становится более плотной. На стадии цирроза могут появляться дополнительные симптомы1:
- печеночные знаки — ладони становятся красными, а на коже заметны сосудистые звездочки;
- спленомегалия — увеличение размеров селезенки;
- асцит — живот выглядит раздутым. Этот симптом говорит о том, что в брюшной полости накапливается жидкость.
Лабораторные признаки
При ожирении печени биохимический анализ крови может показать увеличение таких показателей1:
- аланинаминотрансферазы (АЛТ);
- аспартатаминотрансферазы (АСТ);
- щелочной фосфатазы (ЩФ);
- билирубина.
Еще врач может оценить соотношение активности АСТ/АЛТ, которое по-другому называют коэффициентом де Ритиса. Как правило, при НАЖБП он составляет не более 1,31.
На стадии цирроза могут быть такие изменения в крови1:
- снижение уровня альбумина;
- увеличение протромбинового времени;
- повышение уровня общего билирубина;
- повышение международного нормализованного отношения (МНО).
Еще одно исследование, которое может назначить врач, — определение показателей липидного обмена (липидограмма). При НАЖБП и ожирении может нарушаться обмен липидов, это называется дислипидемией. На нее указывает1:
- увеличение содержания ТГ (триглицеридов): 1,7 ммоль/л и более;
- снижение уровня холестерина липопротеинов высокой плотности (ХС ЛПВП): ниже 0,9 ммоль/л у мужчин и ниже 1,0 ммоль/л у женщин.
Инструментальные признаки
В диагностике НАЖБП может помочь ультразвуковое исследование, при котором, как правило, выявляется повышенная эхогенность органа2.
Во время исследования датчик генерирует ультразвуковые волны. Они отражаются от тканей, как эхо, поэтому эта способность называется эхогенностью. Чем плотнее орган, тем больше волн он сможет отразить. Отраженные волны вновь регистрируются датчиком и обрабатываются компьютером, чтобы получить движущееся изображение6.
При ожирении печени клетки накапливают жировые капли. Из-за этого они лучше отражают ультразвуковые волны, и эхогенность увеличивается. Орган с повышенной эхогенностью на экране будет выглядеть более светлым. За эталон принимают эхогенность коркового вещества правой почки7.
На стадии цирроза УЗИ может выявить узловатую поверхность, неоднородную структуру и закругленную нижнюю границу печени, изменения границ печеночных сосудов7.
Ультразвуковые волны также используются для проведения эластографии — исследования, которое оценивает эластичность и жесткость органа. При выраженном фиброзе увеличивается количество соединительной ткани, поэтому печеночная ткань становится более плотной (жесткой)7.

В некоторых случаях врач может даже назначить проведение биопсии — изучение печеночной ткани под микроскопом. Биопсия считается «золотым стандартом" диагностики жирового гепатоза. Однако стоит учесть, что данное исследование инвазивное и имеет определенные противопоказания2.
Биопсия помогает оценить1:
- выраженность стеатоза — накопления жировых капель в гепатоцитах;
- признаки воспаления;
- стадию фиброза.
Специалист оценивает изменения в печеночной ткани и присваивает балл.
Кроме того, учитывая доказанный факт взаимосвязи НАЖБП и риска развития инфаркта или инсульта2, врач может рекомендовать провести диагностику состояния сердечно-сосудистой системы как лабораторными, так и инструментальными методами.
Таким образом, раннее выявление симптомов жирового гепатоза сможет предупредить развитие фиброза, а также повлиять на диагностику и, следовательно, течение сердечно-сосудистых заболеваний.
Лечение
Если диагноз «жировой гепатоз» уже поставлен, важно как можно быстрее начать лечение. Терапия жирового гепатоза должна быть комплексной, базируясь на изменении образа жизни пациента. На первый план выходит постепенное снижение веса и физические нагрузки1,3.
Лечение гепатоза также может сопровождаться применением гепатопротекторов, способствующих восстановлению клеток печени. В данную группу входят препараты, содержащие эссенциальные фосфолипиды (например, Эссенциале® форте Н), изученные в более чем 200 исследованиях8.
Важно помнить, что все вопросы, касающиеся вашего здоровья, необходимо обсуждать со специалистом. Он поможет выработать оптимальную терапевтическую стратегию и ответит на ваши вопросы.
Показать источники
-
В. Т. Ивашкин и соавт. Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации. РЖГГК 2(2016), 24 – 42
-
Лазебник Л. Б. Неалкогольная жировая болезнь печени: клиника, диагностика, лечение (рекомендации для терапевтов, 2-я версия), Терапия 2017 (3), 6 – 23
-
Narendra S. Choudhary et al. Rapid Reversal of Liver Steatosis With Life Style Modification in Highly Motivated Liver Donors. J Clin Exp Hepatol. 2015 Jun; 5(2): 123–126.
-
Ивашкин В.Т., и соавт. «Распространенность неалкогольной жировой болезни печени у пациентов амбулаторно-поликлинической практики в Российской Федерации. Результаты исследования DIREG 2». РЖГГК, 2015, 6, 31-41.
-
World Gastroenterology Organisation. WGO Global Guidelines NAFLD/NASH (long version), June 2012, 26 pages.
-
Ультразвуковое исследование [Электронный ресурс]: NHS. URL: https://www.nhs.uk/conditions/ultrasound-scan/
-
Petzold G. Role of Ultrasound Methods for the Assessment of NAFLD. J Clin Med. 2022 Aug 5;11(15):4581. doi: 10.3390/jcm11154581.
-
Gundermann et al. Essential phospholipids in fatty liver: a scientific update. Clin Exp Gastroenterol 2016; 9: 105–117.













