Сахарный диабет 2 типа
Сахарный диабет по определению ВОЗ (Всемирной организации здравоохранения) — это целая группа обменных заболеваний, характеризующихся повышенным содержанием глюкозы в крови в результате дефектов секреции инсулина и/или действия инсулина.
Некомпенсированный или плохо компенсированный сахарный диабет может привести к развитию осложнений как у мужчин, так и у женщин. Мишенями могут стать сосуды, почки, нервные окончания, сетчатка глаза1,2.
Глюкоза обеспечивает организм энергией. – Основную роль в обмене глюкозы играет инсулин – гормон, который вырабатывается поджелудочной железой.
Инсулин взаимодействует с клетками на уровне рецепторов, открывая каналы в мембране клеток, по которым глюкоза поступает из кровотока в клетки. Если инсулина нет или рецепторы клеток к нему нечувствительны, глюкоза оказывается заперта в кровотоке и не может поступить в клетки и ткани1.
При отсутствии инсулина говорят о развитии сахарного диабета 1 типа. При сохраненной выработке инсулина поджелудочной железой, но нечувствительности рецепторов к нему в инсулинзависимых тканях (ткани, которым требуется инсулин для поглощения глюкозы) говорят об инсулинорезистентности: глюкоза не может попасть внутрь клетки несмотря на достаточное количество инсулина в кровотоке. Инсулинорезистентность является основой развития сахарного диабета 2 типа.
В клетки инсулиннезависимых тканей, в том числе в нервную систему (головной мозг и спинной мозг) глюкоза проникает и без инсулина: чем выше ее концентрация в крови, тем больше глюкозы поступает в эти органы2.
Что такое сахарный диабет 2 типа, чем отличается от 1 типа
Сахарный диабет бывает двух типов. Есть и другие, но они встречаются реже4. Разберем их патогенез, или, говоря простым языком, как они развиваются.
При сахарном диабете 1 типа (СД1)
страдает секреция инсулина из-за повреждений тканей поджелудочной
железы. Разрушение клеток поджелудочной железы, вырабатывающих
инсулин, вызвано аутоиммунным процессом. При этом наблюдается
абсолютная недостаточность инсулина, что проявляется постоянным
высоким уровнем глюкозы в крови - гипергликемией.
Почки стараются вывести избыток глюкозы с мочой, появляется
глюкозурия – глюкоза в моче. Глюкоза является осмотически активным
веществом, что означает, что при повышении ее уровня в моче,
повысится и объем выделяемой мочи, а частота мочеиспускания
увеличится, что приводит к развитию так называемой полиурии.
Повышенное выведение жидкости, в свою очередь, вызывает чувство
жажды, и повышается объем потребляемой жидкости. Врачи называют это
полидипсией. Может наблюдаться резкое похудание (такой признак более
характерен для диабета 1 типа)1.
СД 1 типа раньше часто называли инсулинозависимым. Он выявляется примерно у 12–15% всех больных сахарным диабетом и чаще диагностируется у детей и подростков. Требует постоянного введения инсулина и без правильного лечения развивается очень стремительно2. Если СД 1 типа диагностирован у одного из родителей, то вероятность развития заболевания у ребенка составляет 3,94% (3–3,5% в случае, если сахарным диабетом болеет мать и 4,5–5% в случае, если диабетом болен отец).) В случае, если диабетом страдают оба родителя, риск развития заболевания у ребенка составляет 34%3.
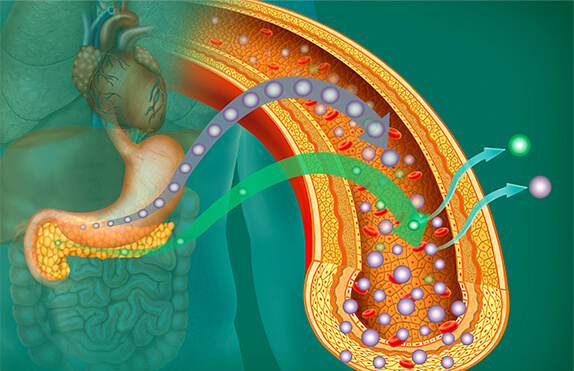
При сахарном диабете 2 типа (СД2) инсулина может вырабатываться больше, чем обычно. Однако из-за нечувствительности рецепторов к инсулину, как уже отмечалось выше, последний не может оказать свое действие. Поэтому при диабете 2 типа говорят об относительной недостаточности инсулина, и могут называть такой тип инсулинонезависимым.
Однако это не совсем верно, так как лечение диабета 2 типа тоже может потребовать назначения инсулина. Сахарный диабет 2 типа чаще диагностируется в среднем и пожилом возрасте и составляет 85–88% от общего количества пациентов, страдающих сахарным диабетом. Развивается сахарный диабет 2 типа постепенно2.
В 2015 году общее число больных СД насчитывало 415 млн человек. Эксперты прогнозируют, что к 2042 году эта цифра может достичь 642 млн2. Поэтому профилактика и своевременное выявление этого заболевания — одна из важных задач здравоохранения.
Причины сахарного диабета 2 типа
Основными причинами сахарного диабета 2 типа считают:
Ожирение или избыточный вес. Определяется по индексу массы тела (массу тела в кг разделить на квадрат значения роста в метрах). Нормальный ИМТ – от 18,5 до 24,9. При его повышении от 25 до 29,9 риск заболеть СД2 повышается в два раза, а при показателях от 30 до 34,9 – уже в пять раз и т. д.1
Недостаточную физическую активность (гиподинамию). Малоподвижный образ жизни также увеличивает риск развития сахарного диабета.
Неправильное питание. Повышенное количество легкоусвояемых углеводов и жиров в рационе, высококалорийная пища приводят к дисбалансу между количеством потребляемых и расходуемых организмом калорий4.
Возраст. После 40 лет риск заболевания возрастает. В группе старше 65 лет количество людей с СД достигает 10–20%5.
Психические заболевания. По данным некоторых авторов, депрессивные и тревожные расстройства опосредованно могут приводить к развитию нарушений углеводного обмена6,7.
При этом факторы риска СД 2 типа бывают немодифицируемые, то есть те, на которые невозможно повлиять, и модифицируемые. К первой группе относят наследственность, возраст, этнический фактор. Ко второй — все остальные.
Симптомы сахарного диабета 2 типа
Так как симптомы СД 2 типа развиваются постепенно, диагностика этого заболевания часто несвоевременная. Нередко СД 2 типа диагностируется случайно при обследовании по поводу других заболеваний (по данным литературы, заболевание выявляется случайно в 50% случаев). Из-за этого человек попадает к врачу уже с хроническими осложнениями диабета.
Классическими признаками сахарного диабета 2 типа, о которых уже говорилось выше, считаются8:
Полиурия – повышенное образование мочи, учащенное мочеиспускание;
Никтурия – превышение ночного диуреза над дневным;
Полидипсия – повышенное потребление жидкости. Проявляется жаждой и сухостью во рту;
повышенная утомляемость;
зуд кожи и половых органов;
частые инфекционные и воспалительные заболевания.
Только по симптомам определить тип диабета достаточно сложно, поэтому необходимо провести дальнейшее тщательное обследование.
Диагностика заболевания
Диагностика сахарного диабета 2 типа предполагает проведение следующих
лабораторных исследований.
Какие анализы проводят для выявления СД:
- определение глюкозы в крови: натощак, через 2 часа после еды, оральный глюкозотолерантный тест (оценка уровня глюкозы крови натощак и через 2 часа после того, как пациент выпил раствор с 75 г глюкозы);
- гликированный гемоглобин (HbA1) — оценивает средний уровень глюкозы в крови за последние 3 месяца1;
- общий анализ мочи: при СД глюкоза может попадать в мочу, и по этой причине будет наблюдаться глюкозурия;
- исследование инсулина и С-пептида, также могут быть назначены врачом для определения типа сахарного диабета.

Стоит отметить, что некоторые исследования (например, ежеквартальное исследование уровня гликированного гемоглобина) могут проводиться для оценки компенсации заболевания и эффективности лечения. Некоторые исследования могут быть назначены врачом с целью диагностики хронических осложнений сахарного диабета, например нефропатии, т. е. поражения почек: в этом случае врач может назначить исследование креатинина, мочевины и других биохимических показателей.
Также с целью диагностики других хронических осложнений, например, ретинопатии, т. е. поражения сосудов сетчатки глаза, может потребоваться консультация узких специалистов.
Согласно рекомендациям Американской Диабетологической ассоциации уровень глюкозы натощак не должен превышать 5,6 нмоль/л, а гликированный гемоглобин (показатель среднего уровня глюкозы в крови за последние 3 месяца) не должен превышать 5,7%9.
Критерии диагностики сахарного диабета (Американская диабетологическая ассоциация, 2005–2017 гг9):
глюкоза в венозной крови натощак (не менее 8 часов после последнего приема пищи) – 7 ммоль/л и больше;
через 2 часа после еды или проведения глюкозотолерантного теста — 11,1 ммоль/л и больше;
гликированный гемоглобин — 6,5% и больше.
При показателях, превышающих нормальные значения, но еще не достаточно высоких для установления диагноза «сахарный диабет» говорят о преддиабете: при значениях глюкозы натощак, находящихся в диапазоне 5,6–7,1 наблюдается так называемое нарушение гликемии натощак, а при значениях глюкозы через 2 часа после еды или после нагрузки глюкозой при проведении орального глюкозотолератнтого теста в диапазоне от 7,8 до 11,1 говорят о нарушенной толерантности к глюкозе. Значения гликированного гемоглобина в диапазоне от 5,7 до 6,5% также могут свидетельствовать о развитии преддиабета9.
При диагностике сахарного диабета врачи могут направлять пациента на исследование сахара крови, имея при этом в виду оценку именно уровня глюкозы.
Чтобы обнаружить признаки сахарного диабета 2 типа и начать лечение, врачи советуют проходить диспансеризацию. На ней обязательно определяют уровень глюкозы натощак всем лицам старше 40 лет8.
Жизнь с диабетом
Доказано, что компенсация заболевания и низкая вариабельность гликемии, т. е. низкая степень разброса значений гликемии в течение суток могут позволить предотвратить развитие как острых, так и хронических осложнений этого заболевания10,12.
Самое важное — это обучение пациентов самоконтролю и управлению диабетом. Обучение пациентов с сахарным диабетом предполагает обучение основам правильного питания при диабете, обучение комплексу необходимых мер при запланированных и незапланированных физических нагрузках, обучение самостоятельной коррекции доз вводимого инсулина при необходимости и др.
Рекомендации по диетотерапии для пациентов с сахарным диабетом 1 типа10:
- Общее потребление белков, жиров и углеводов при СД 1 типа не должно отличаться от такового у здорового человека.
- Пациентам, получающим инсулинотерапию, необходима оценка усваиваемых углеводов по системе хлебных единиц (ХЕ) для коррекции дозы инсулина перед едой.
Рекомендации по диетотерапии для пациентов с сахарным диабетом 2 типа10:
Всем пациентам с избыточной массой тела/ожирением рекомендовано ограничить калорийности рациона.
Голодание противопоказано.
Рекомендуется ограничить потребление жиров (животного происхождения) и сахаров. Умеренное потребление продуктов, состоящих преимущественно из сложных углеводов (крахмалов) и белков, овощей.
Чтобы избежать осложнений и уменьшить симптомы, нужно прислушиваться к советам врача. При составлении схемы лечения сахарного диабета второго типа врач ориентируется на показатели глюкозы в крови, уровень гликированного гемоглобина и наличие осложнений. Врач может назначить сахароснижающие препараты и/или инсулин.
Профилактика

Большинство факторов риска развития СД2 являются модифицируемыми, таким образом, первичная профилактика заболевания заключается в снижении массы тела, правильном питании и увеличении уровня ежедневной физической активности.
Как тренироваться
Профилактика не обходится без регулярных упражнений. Перечислим главные плюсы физической активности12:
- укрепляет сердечно-сосудистую систему и улучшает показатели артериального давления;
- повышает уровень энергии;
- снижает инсулинорезистентность, или, говоря простым языком, делает клетки более чувствительными к инсулину;
- помогает контролировать уровень глюкозы в крови;
- положительно влияет на липидный профиль, в том числе на уровень триглицеридов и общего холестерина.
Кроме того, регулярные упражнения помогают поддерживать здоровый вес, что важно для профилактики СД второго типа12.
Каждый человек может найти упражнения по вкусу и разной степени сложности12:
- Аэробные упражнения. Включает в себя непрерывные, ритмичные движения больших групп мышц. Примеры — ходьба, езда на велосипеде, плавание, бег трусцой.
- Силовые тренировки. Краткие повторяющиеся упражнения со свободными весами, тренажерами или собственным весом тела. Силовые тренировки предполагают работу с сопротивлением. Они направлены на увеличение мышечной силы и выносливости.
- Упражнения на растяжку. Если хочется, чтобы тело было более гибким, а суставы — более подвижными, такие тренировки придутся как раз кстати.
Еженедельная цель — не менее 150 минут аэробной активности умеренной интенсивности. Тренироваться можно несколько раз в неделю, уделяя тренировке от 30 до 60 минут. Начав с десятиминутной разминки и растяжки, переходите к основной части тренировки, например ходьбе или бегу. Во время занятий не забывайте пить достаточно воды и делать небольшие перерывы13.
Не все упражнения могут подойти для профилактики диабета, особенно если человек только начинает заниматься. Какие-то могут оказаться слишком сложными, а другие будут противопоказаны из-за сопутствующего заболевания. По этой причине перед началом занятий обсудите с врачом, какая нагрузка будет безопасна для здоровья.
Как питаться
Питание для профилактики сахарного диабета по смыслу похоже на диету для лечения: нужно ограничить «плохие» жиры и углеводы, добавив больше разнообразных и полезных продуктов14.
Диету хорошо дополнит здоровая растительная пища, которая богата клетчаткой14:
- фрукты;
- некрахмалистые овощи, такие как листовая зелень, брокколи, цветная капуста;
- бобовые (фасоль, нут, чечевица);
- цельнозерновые продукты.
Клетчатка важна для правильного питания: помогает снизить уровень сахара в крови и положительно влияет на уровень холестерина. А вот белый хлеб, выпечку, фруктовые соки, сладости лучше ограничить: в них мало растительных волокон, зато много глюкозы14.
Ненасыщенные жиры считаются «хорошими» жирами, потому что поддерживают здоровый уровень холестерина, полезны для сердца и сосудов. Их можно найти в оливковом и подсолнечном масле, орехах и семенах, жирной рыбе14.
Показать источники
-
П.А.Фадеев. Сахарный диабет. Москва, Оникс. Мир и образование. 2009
-
Г.У.Нурдинова и другие. Эпидемиология сахарного диабета. International scientific review. 2016, с.93-95.
-
Генетика сахарного диабета у детей и подростков Пособие для врачей И. И. Дедов и соавт. Москва 2003, Министерство здравоохранения Российской Федерации, ГУ Эндокринологический научный центр РАМН, 74 стр.
-
Разина Анастасия Олеговна, Ачкасов Евгений Евгеньевич, & Руненко Светлана Давидовна (2016). Ожирение: современный взгляд на проблему. Ожирение и метаболизм, 13 (1), 3-8.
-
Ранние нарушения углеводного обмена в кардиологической практике: диагностика и лечение: пособие / М.Н. Корнеева, Е.А. Поддубская, Б.У. Марданов, Е.Н. Дудинская. Под ред. М.Н. Мамедова. М.: ФГБУ Государственный научно-исследовательский центр профилактической медицины, 2017. 108 с.
-
Гарганеева, Н. П. (2011). Психосоциальные аспекты сахарного диабета 2-го типа: инновации профилактики. Сибирский медицинский журнал (Томск), 26 (4-2), 121-125.
-
Кравченко Андрей Яковлевич, Сахненко В.В., Будневский А.В., & Подвигин С.Н. (2016). Сахарный диабет 2-го типа и депрессия. Клиническая медицина, 94 (2), 97-101.
-
Ларина В.Н., Кудина Е.В. Сахарный диабет в практике терапевта поликлиники. Учебно-методическое пособие. М.: Издательство РАМН, 2016. 40 с.
-
Diabetes Association. Classification and Diagnosis of Diabetes. Diabetes Care 2017 Jan; 40(Supplement 1): S11-S24. 4. Р.С.Маззе и другие. Поэтапное управление сахарным диабетом 2 типа. Эндокринология: новости, мнения, обучение, №1, 2012, с.50-72.
-
Алгоритмы специализированной медицинской помощи больным сахарным диабетом / Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. – 9-й выпуск (дополненный). – М.; 2019
-
Климонтов, В. В., & Мякина, Н. Е. (2014). Вариабельность гликемии при сахарном диабете: инструмент для оценки качества гликемического контроля и риска осложнений. Сахарный диабет, (2), 76-82.
-
Diabetes Canada Clinical Practice Guidelines Expert Committee; Sigal RJ, Armstrong MJ, Bacon SL, Boulé NG, Dasgupta K, Kenny GP, Riddell MC. Physical Activity and Diabetes. Can J Diabetes. 2018 Apr;42 Suppl 1:S54-S63. doi: 10.1016/j.jcjd.
-
Borhade MB, Singh S. Diabetes and Exercise. [Updated 2022 Sep 5]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK526095/
-
Профилактика диабета: 5 советов по контролю [Электронный ресурс]: Mayo Clinic. URL: https://www.mayoclinic.org/diseases-conditions/type-2-diabetes/in-depth/diabetes-prevention/art-20047639













